زخم های اندام تحتانی: تأثیر بیمار
زخم های اندام تحتانی ، مانند زخم های مزمن وریدی پا و زخم های پای دیابتی ، اغلب تأثیر زیادی بر کیفیت زندگی بیماران دارند. علائم ممکن است از خفیف تا ناتوان کننده متفاوت باشد ، بسته به محل آسیب و شدت آن. این نوع زخم ها همچنین تعداد عظیمی از افراد را تحت تأثیر قرار می دهد زیرا تخمین زده می شود که زخم های اندام تحتانی در 13٪ از جمعیت ایالات متحده رخ دهد. هزینه تخمینی سالانه درمان زخم های اندام تحتانی حداقل 20 میلیارد دلار در ایالات متحده است.
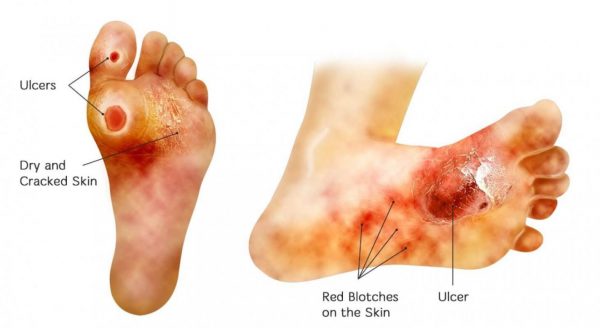
اثرات خاص زخم های اندام تحتانی
این زخم ها می توانند از طرق مختلف و با شدت از شدت تحت تأثیر بیماران قرار گیرند. مروری بر برخی از اثرات مشترک زخم های اندام تحتانی شامل موارد زیر است:
درد : شیوع درد در زخم های مزمن از 48٪ تا 81٪ است و بین 19٪ تا 46٪ این بیماران دردی متوسط تا شدید گزارش می کنند. 2 درد می تواند برای انجام کارهای روزمره چالش برانگیز باشد. همچنین در صورت عدم کنترل کافی آن می تواند در خواب اختلال ایجاد کرده و باعث اضطراب و افسردگی در بیماران شود.
تحرک محدود : درد ناشی از این زخم ها می تواند انجام هر نوع فعالیت بدنی ، از جمله اشتغال با حقوق را دشوار کند ، بنابراین به احساس انزوای اجتماعی منجر می شود. حتی کارهای روزانه مانند تهیه وعده های غذایی ، تکمیل کارهای خانه و انجام کارهای بهداشت شخصی نیز برای برخی از این بیماران غیرممکن است.
اگزودا یا بو : کنترل زخم های اندام تحتانی ، و به ویژه زخم های مزمن ، بسیار دشوار است. این زخم ها غالباً تا حد زیادی ترشح و بوی بد دارند. بسیاری از بیماران علاوه بر اینکه از خصوصیات زخم خجالت می کشند ، دریافتند که مدیریت این علائم و انجام مراقبت از زخم ، از جمله تغییر مکرر پانسمان ، می تواند دشوار و دردناک باشد.
تأثیرات روانی - اجتماعی : بسیاری از عوارض این زخم ها می توانند زمان بهبودی را طولانی کرده و زندگی روزمره بیماران را تحت تأثیر قرار دهند. بیمارانی که دچار زخم های مزمن اندام تحتانی هستند ، اغلب طیف وسیعی از اثرات روانی - اجتماعی را کاهش می دهند ، مانند کاهش اعتماد به نفس در ظاهر خود ، از بین رفتن حیثیت و تغییر ادراک از خود. همچنین ممکن است این زخم ها به دلیل خجالت در مورد محدودیت های جسمی و علائم زخم ، مانند ترشح متوسط تا شدید و بو ، میل آنها به حفظ روابط خانوادگی ، اجتماعی و شغلی را محدود کند.
عوارض : زخم های اندام تحتانی می توانند عوارضی مانند مزمن بودن زخم ، عفونت ، از دست دادن اندام و حتی مرگ داشته باشند.
مشکلات مالی : مراقبت از زخم های مزمن اندام تحتانی می تواند بسیار گران باشد. علاوه بر هزینه واقعی مراقبت ، برای بیماران جوان و شاغل ، زخم های اندام تحتانی با عدم حضور در کار ، از دست دادن شغل و تأثیر منفی بر امور مالی ارتباط دارد. ترکیبی از درآمد از دست رفته و هزینه های پزشکی می تواند برای بسیاری از بیماران به مشکلات مالی عمیقی منجر شود. 4
واقعیت این است که زخم های اندام تحتانی بسیار بیشتر از آسیب جسمی به بدن است. آنها اغلب تأثیرات گسترده ای بر تقریباً هر جنبه از زندگی بیمار دارند. به همین دلایل ، ارائه دهندگان مراقبت های بهداشتی ممکن است برای بهینه سازی ترمیم زخم و در عین حال به حداقل رساندن خطر عود یا عفونت و جلوگیری از از دست دادن اندام ، از روش های درمانی پیشرفته استفاده کنند . پیشگیری و زمان های سریعتر بهبودی کلیدی در تداوم مراقبت هستند.
گزینه های درمان زخم های اندام تحتانی
درمان های استاندارد مراقبت از زخم شامل موارد زیر است: آماده سازی بستر زخم. ترمیم زخم مرطوب ؛ گزینه های مناسب مراقبت از زخم پیشرفته یک یا چند روش تخریب ، همانطور که نشان داده شده است ؛ ارتزیک و استراتژی های بهبود تحرک. کاردرمانگرها همچنین می توانند برای غلبه بر برخی از چالش هایی که به دلیل تحرک محدود دارند ، با این بیماران همکاری کنند. سایر روش های درمانی است که می تواند در رابطه با یکدیگر کار می کنند به منظور افزایش بهبود زخم ممکن است شامل اعمال جراحی، لیزر درمانی ، درمان با اکسیژن پرفشار، درمان شوک، و تحریک الکتریکی، در میان دیگران. استفاده از استراتژی های مختلف در کنار هم می تواند روند بهبود زخم های اندام تحتانی را بهبود بخشد.
مدیریت درد
علاوه بر بهبود محیط ترمیم خود زخم ، استفاده از استراتژی های مناسب مدیریت درد اغلب ضروری است. درک درد می تواند با افزایش افسردگی و اضطراب مرتبط باشد. ارائه دهندگان مراقبت های بهداشتی باید بر اساس گزارش بیمار وقت برای ارزیابی و درمان مناسب زخم اختصاص دهند. برنامه های مدیریت درد می تواند انواع خاصی از درد را برطرف کند. انواع درد شامل مداوم ، متناوب ، غیرچرخه ای ، دورانی و / یا مزمن است. هنگامی که روشهای مختلف درمانی با مدیریت درد مناسب همراه باشد ، کیفیت زندگی کلی بیمار افزایش می یابد و در بسیاری از موارد این روش می تواند به بهبودی بهینه و نتایج بهتر بیمار منجر شود.
[ بازدید : 49 ] [ امتیاز : 3 ] [ نظر شما : ]
